Un deseo para este año que comienza... Que sigamos avanzando en la comprensión y la puesta en práctica de una salud que, o construimos entre todos, o nos dejará siempre a merced de los tiburones.
31 dic 2013
26 dic 2013
Desde el otro lado
 Acabo de terminar de leer el libro de Arnhild Lauveng "El país de los bosques de hierro". Un recorrido por la propia experiencia y reflexiones de la autora, ahora psicóloga, de la época en la que sufrió de esquizofrenia. Me gustaría poder compartir un fragmento del mismo, algún párrafo o página que recoja alguna de las claves que hacen de este libro necesario. Pero no puedo, porque es un libro que sólo puede ser recorrido de principio a fin para poder descubrir toda su sabiduría acumulada. No se me ocurre mejor compendio que el que ofrecen sus páginas sobre cuáles son las claves de un proceso real de acompañamiento y promoción de la salud, y no ya sólo en salud mental, sino en cualquier dimensión vital: presencia, escucha respetuosa, confianza construida a traves de la mirada recíproca, esperanza anclada en la realidad...
Acabo de terminar de leer el libro de Arnhild Lauveng "El país de los bosques de hierro". Un recorrido por la propia experiencia y reflexiones de la autora, ahora psicóloga, de la época en la que sufrió de esquizofrenia. Me gustaría poder compartir un fragmento del mismo, algún párrafo o página que recoja alguna de las claves que hacen de este libro necesario. Pero no puedo, porque es un libro que sólo puede ser recorrido de principio a fin para poder descubrir toda su sabiduría acumulada. No se me ocurre mejor compendio que el que ofrecen sus páginas sobre cuáles son las claves de un proceso real de acompañamiento y promoción de la salud, y no ya sólo en salud mental, sino en cualquier dimensión vital: presencia, escucha respetuosa, confianza construida a traves de la mirada recíproca, esperanza anclada en la realidad...Lo malo es que no es un libro fácil de encontrar ahora mismo. Así que como apertitivo queda esta entrevista:
23 dic 2013
Observando la crisis...
De nuevo Rafa Cofiño nos avisa de nueva e interesante iniciativa:
El Observatorio Europeo de Políticas y Sistemas Sanitarios y la Escuela Andaluza de Salud Pública han puesto en marcha el Health & Financial Crisis Monitor (HFCM) con el objetivo de aportar información sobre la crisis y sus impactos en la salud y en los sistemas sanitarios y promover el uso de evidencia para la toma de decisiones en los temas relacionados.
La información se ofrece a través de su página web siguiendo tres líneas temáticas:
- presentando la evidencia disponible sobre los efectos de la crisis en la salud y en los sistemas sanitarios, incluyendo el acceso a los sistemas sanitarios.
- aportando un marco conceptual para las respuestas de las políticas de salud al impacto económico.
- informar de las opciones políticas para responder a los conflictos que está generando la crisis.
De forma operativa la información se presenta en la página web de diferentes formas:
- Presentado evidencias de crisis pasadas y de la relación de las mismas con la salud poblacional.
- Listando las diferentes publicaciones existentes sobre la crisis actual y presentandola en bloques temáticos (salud mental, enfermedades infecciosas, estilos de vida,necesidades de salud no satisfechas)
- Listando las diferentes respuestas políticas y sus impactos en financiación de sistemas sanitarios, coberturas sanitarias y eficiencia.
- Una database donde se puede realizar una búsqueda temática de las diferentes publicaciones al respecto.
- Difusión de la información a través de una cuenta en twitter @OBSfincrisis
Un Observatorio de la Crisis: Health and Financial Crisis Monitor
El Observatorio Europeo de Políticas y Sistemas Sanitarios y la Escuela Andaluza de Salud Pública han puesto en marcha el Health & Financial Crisis Monitor (HFCM) con el objetivo de aportar información sobre la crisis y sus impactos en la salud y en los sistemas sanitarios y promover el uso de evidencia para la toma de decisiones en los temas relacionados.
La información se ofrece a través de su página web siguiendo tres líneas temáticas:
- presentando la evidencia disponible sobre los efectos de la crisis en la salud y en los sistemas sanitarios, incluyendo el acceso a los sistemas sanitarios.
- aportando un marco conceptual para las respuestas de las políticas de salud al impacto económico.
- informar de las opciones políticas para responder a los conflictos que está generando la crisis.
De forma operativa la información se presenta en la página web de diferentes formas:
- Presentado evidencias de crisis pasadas y de la relación de las mismas con la salud poblacional.
- Listando las diferentes publicaciones existentes sobre la crisis actual y presentandola en bloques temáticos (salud mental, enfermedades infecciosas, estilos de vida,necesidades de salud no satisfechas)
- Listando las diferentes respuestas políticas y sus impactos en financiación de sistemas sanitarios, coberturas sanitarias y eficiencia.
- Una database donde se puede realizar una búsqueda temática de las diferentes publicaciones al respecto.
- Difusión de la información a través de una cuenta en twitter @OBSfincrisis
19 dic 2013
REDES creadas
Una herramienta que se acaba de presentar y que es necesario difundir. Copio la info que hay en su web:
REGISTRO DE CASOS DE VULNERACIÓN DEL DERECHO A LA SANIDAD UNIVERSAL
La Sociedad Madrileña de
Medicina de Familia y Comunitaria (SoMaMFyC) y el colectivo Yo Sí
Sanidad Universal han presentado hoy el Registro Estatal para la Denuncia de la Exclusión Sanitaria
(REDES), una herramienta con la que profesionales sanitarios, usuarios y
usuarias, así como organizaciones de todo tipo, podrán registrar los casos de vulneración del derecho a la salud.
El fin último de dicha recopilación es visibilizar la situación que viven muchas personas a raíz de la aprobación, el pasado 24 de abril de 2012, del Real Decreto-ley 16/2012 de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y la calidad y la seguridad de sus prestaciones, a través de la elaboración de informes que saldrán de la explotación estadística y el análisis de los datos recogidos.
Para ello, las organizaciones promotoras han desarrollado un formulario, al que podrán acceder todas aquellas personas y colectivos que dispongan de información sobre esta situación, que afecta a gran parte de la población española.
En este sentido, cabe señalar que, con el fin de garantizar el respeto a la privacidad de los y las afectadas por la exclusión sanitaria, y dar cumplimiento a lo dispuesto en la Ley de Protección de Datos, se ha decidido omitir cualquier referencia que pueda dar lugar a la identificación de las mismas.
Te animamos a que difundas, compartas y registres cualquier caso de vulneración del derecho a la salud.
El fin último de dicha recopilación es visibilizar la situación que viven muchas personas a raíz de la aprobación, el pasado 24 de abril de 2012, del Real Decreto-ley 16/2012 de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y la calidad y la seguridad de sus prestaciones, a través de la elaboración de informes que saldrán de la explotación estadística y el análisis de los datos recogidos.
Para ello, las organizaciones promotoras han desarrollado un formulario, al que podrán acceder todas aquellas personas y colectivos que dispongan de información sobre esta situación, que afecta a gran parte de la población española.
En este sentido, cabe señalar que, con el fin de garantizar el respeto a la privacidad de los y las afectadas por la exclusión sanitaria, y dar cumplimiento a lo dispuesto en la Ley de Protección de Datos, se ha decidido omitir cualquier referencia que pueda dar lugar a la identificación de las mismas.
Te animamos a que difundas, compartas y registres cualquier caso de vulneración del derecho a la salud.
¡Sol@s no podemos, pero entre tod@s tumbaremos el RDL!
29 nov 2013
Frente a los mitos biologicistas
Siempre está la cuestión en torno a si las causas de las enfermedades, adicciones y demás problemas de salud tienen un origen orgánico, biológico, o hay otros elementos en juego. En cuanto a las respuestas que se dan a estos problemas no hay tanta discusión, o aunque la haya en la práctica cotidiana se tira de recetario y se apaña la cuestión. Esa es la impresión que tuve sobre todo cuando trabajé en un Centro de Atención para Drogodependientes, en el que por mucho que se abordara el problema también desde la dimensión psicológica o social al final teníamos a toda la gente consumiendo tranquilizantes hasta las trancas. Por eso descubrir el experimento realizado por Bruce Alexander tan bien recogido en el blog puntomatic, me genera indignación y al mismo tiempo esperanza por pensar que hay otras maneras posibles de enfrentarse al este problema. Eso sí, si estamos dispuest@s a cambiar de verdad las condiciones de vida (es decir, la sociedad) de todos y todas. Lean, lean...
 Para comprobarlo Alexander construyó este paraíso para roedores… y lo llamó parque de ratas.
Para comprobarlo Alexander construyó este paraíso para roedores… y lo llamó parque de ratas.
Así describe Lauren Slater este pequeño edén para ratitas: “Alexander y sus compañeros de investigación, Robert Coambs y Patricia Hadaway, construyeron una colonia de viviendas de veinte metros cuadrados para sus ratas Wister de laboratorio. Caldearon el espacio convenientemente y lo regaron de deliciosas virutas de cedro y toda clase de pelotas de colores intensos, ruedas y latas. Puesto que iba a ser una colonia mixta, destinaron mucho espacio al apareamiento, rincones para el parto, lugares para que los dentudos machos deambularan a gusto y nidos cálidos para las hembras en época de cría”. En este edén pusieron 16 ratas, y a otras tantas en las clásicas jaulas de laboratorio, con poco espacio vital y aislamiento extremo y les dieron morfina disuelta en agua con sacarosa (para contrarrestar el sabor amargo de la morfina y seducir a las ratas, puesto que son muy golosas). La sacarosa fue aumentando poco a poco, es decir el agua era cada vez más dulce con lo que aumentaba el factor seducción. También les dieron agua normal del grifo.
La versión oficial sobre lo que ocurre con la adicción a las drogas (la que nos cuentan siempre en televisión, por ejemplo) es que las principales sustancias psicoactivas (cocaína, heroína y otros opiáceos) producen un rápido y potente enganche del que resulta muy difícil salir, cuando no imposible. Como prueba de ello, se esgrimen los numerosos experimentos realizados con animales, ratas y monos principalmente, en las últimas décadas. Si, como ocurre en estos experimentos, las ratas se autoinyectan cocaína hasta morir, si prefieren ésta a la comida, o incluso si aceptan sufrir descargas eléctricas en sus hipersensibles patitas con tal de drogarse, es la prueba de que el demonio de “la droga” tiene un poder irresistible.
Pero en 1981, Bruce K. Alexander, un psicólogo curtido en el tratamiento y cuidado de heroinómanos, realizó una serie de experimentos con los que desmontó algunos mitos sobre la adicción.
Pero en 1981, Bruce K. Alexander, un psicólogo curtido en el tratamiento y cuidado de heroinómanos, realizó una serie de experimentos con los que desmontó algunos mitos sobre la adicción.
Cuando Alexander vio dónde y cómo se hacían los experimentos con animales, llegó a la conclusión de que, en realidad, tales experimentos no demostraban nada. Que un aterrorizado mono, atado durante días, se autoinyecte morfina con su mano libre, o que una rata, con un catéter clavado en su cerebro, sufriendo un aislamiento y estrés brutales, se meta coca hasta morir, parece bastante lógico. “Yo haría lo mismo si me encontrara en esa situación” pensó Alexander. ¿Pero que ocurriría si estos experimentos se realizaran en un entorno realmente cómodo para las ratas? ¿Se engancharían tan fácilmente si en lugar de sucias y estrechas jaulas vivieran en un paraíso para roedores?
 Para comprobarlo Alexander construyó este paraíso para roedores… y lo llamó parque de ratas.
Para comprobarlo Alexander construyó este paraíso para roedores… y lo llamó parque de ratas.Así describe Lauren Slater este pequeño edén para ratitas: “Alexander y sus compañeros de investigación, Robert Coambs y Patricia Hadaway, construyeron una colonia de viviendas de veinte metros cuadrados para sus ratas Wister de laboratorio. Caldearon el espacio convenientemente y lo regaron de deliciosas virutas de cedro y toda clase de pelotas de colores intensos, ruedas y latas. Puesto que iba a ser una colonia mixta, destinaron mucho espacio al apareamiento, rincones para el parto, lugares para que los dentudos machos deambularan a gusto y nidos cálidos para las hembras en época de cría”. En este edén pusieron 16 ratas, y a otras tantas en las clásicas jaulas de laboratorio, con poco espacio vital y aislamiento extremo y les dieron morfina disuelta en agua con sacarosa (para contrarrestar el sabor amargo de la morfina y seducir a las ratas, puesto que son muy golosas). La sacarosa fue aumentando poco a poco, es decir el agua era cada vez más dulce con lo que aumentaba el factor seducción. También les dieron agua normal del grifo.
El resultado fue que las ratas del parque preferían el agua normal al agua con morfina por muy dulce que estuviera, mientras que a las ratas de las jaulas les encantó desde el principio el agua con morfina, aunque estaba muy amarga, y la bebieron 16 veces más. Las ratas del parque probaron algunas veces el agua con morfina (más las hembras que los machos) pero siempre volvían al agua corriente.
Así valoró Alexander el experimento:
“Creemos que estos resultados son social y estadísticamente significativos. Si las ratas, en un ambiente razonablemente normal, se resisten a las drogas opiáceas, la idea de la «afinidad natural» es errónea, una extrapolación no válida de los resultados obtenidos con animales aislados. Estos descubrimientos son compatibles con la nueva interpretación «paliativa» de la adicción humana a los narcóticos si tenemos en cuenta que las ratas son por naturaleza extremadamente gregarios, activos y curiosos. El confinamiento en solitario produce un trastorno psíquico extraordinario en el ser humano; es posible que resulte igualmente estresante en otras especies sociables y que, por lo tanto, fuerce formas extremas de conducta paliativa, como recurrir a anestésicos y tranquilizantes potentes, la morfina en este caso. También puede ser que las ratas se resistan a la morfina precisamente por sus potentes efectos. Como tal, interfiere en la habilidad de la rata (o de la persona) para jugar, comer, aparearse y emprender otras conductas que hacen la vida gratificante”.
Alexander hizo otros experimentos similares en las que ratas ya adictas dejaban de serlo cuando se les daba la oportunidad (y las trasladaban al parque), con lo que demostró que la adicción no era un trastorno irreversible.
Así valoró Alexander el experimento:
“Creemos que estos resultados son social y estadísticamente significativos. Si las ratas, en un ambiente razonablemente normal, se resisten a las drogas opiáceas, la idea de la «afinidad natural» es errónea, una extrapolación no válida de los resultados obtenidos con animales aislados. Estos descubrimientos son compatibles con la nueva interpretación «paliativa» de la adicción humana a los narcóticos si tenemos en cuenta que las ratas son por naturaleza extremadamente gregarios, activos y curiosos. El confinamiento en solitario produce un trastorno psíquico extraordinario en el ser humano; es posible que resulte igualmente estresante en otras especies sociables y que, por lo tanto, fuerce formas extremas de conducta paliativa, como recurrir a anestésicos y tranquilizantes potentes, la morfina en este caso. También puede ser que las ratas se resistan a la morfina precisamente por sus potentes efectos. Como tal, interfiere en la habilidad de la rata (o de la persona) para jugar, comer, aparearse y emprender otras conductas que hacen la vida gratificante”.
Alexander hizo otros experimentos similares en las que ratas ya adictas dejaban de serlo cuando se les daba la oportunidad (y las trasladaban al parque), con lo que demostró que la adicción no era un trastorno irreversible.
Sin embargo, cuando intentaron publicar los resultados en Science y en Nature fueron rechazados una y otra vez. Por fin, solo una revista de farmacología, Pharmacology, Biomestry and Behavior, muy poco conocida para el gran público, aunque respetada, accedió a publicar los descubrimientos de Alexander.
27 nov 2013
Emociones urbanas
Hoy he tenido la ocasión de descubrir el trabajo de José Antonio Corraliza, que desde hace tiempo viene investigando las dimensiones psicológicas y emocionales que se asocian a la vida urbana. Todo un campo que desde lo sanitario no sabemos cómo hincarle el diente, aún siendo conscientes de que se trata de algo fundamental en la salud de las gentes. Por eso merece la pena asomarse de alguna manera a su trabajo, dejándose llevar de la mano a navegar por la ciudad "emocional" y reflexionando después a partir de su decálogo para mejorar los espacios urbanos:
Decálogo para mejorar los espacios urbanos
1. Espacio saludable. El espacio público urbano ha de ser un entorno saludable, higiénico, con mecanismos permanentes de control y evitación de la contaminación de todo tipo (del aire, del suelo, acústica, etc.)
2. Adecuado nivel de mantenimiento. El espacio urbano ha de reflejar un adecuado nivel de mantenimiento, tanto del equipamiento, como de los elementos de ornato. Especial importancia tiene el mantenimiento de la vegetación y de otros elementos naturales presentes en él (como el agua, por ejemplo), así como un adecuado nivel de preservación frente a actos de degradación o vandalismo urbano.
3. Espacio seguro. El espacio público urbano ha de constituir un espacio seguro y de refugio para el ciudadano, frente al riesgo de convertirse en un espacio urbano residual (ghetto). Han de extremarse, pues, las medidas de control espontáneo del lugar (espacio defendible) y los rituales que promuevan la apropiación del espacio.
4. Equilibrio entre legibilidad y misterio. El espacio público urbano ha de ser legible interpretable; ello requiera que tenga una estructura claramente diferenciada y que contenga elementos de focalidad, así como información básica sobre los elementos que lo conforman.
5. Escala intermedida. El espacio urbano ha de reflejar equilibrio en su escala y tamaño, de forma que puedan integrarse una cierta diversidad de usos y usuarios sin que se vea afectado el nivel de control requerido por las personas.
6. Espacio mezcla de usos y usuarios. El espacio urbano ha de contener la cualidad de la diversidad en dos acepciones: la diversidad espacial, buscándose la consecución de un moderado nivel de contraste (entre lo construido y lo natural también), y la diversidad social, promoviendo la concentración de personas y actividades sociales variadas.
7. Espacio productivo. El espacio urbano ha de ser diseñado pensando en su productividad en tanto que tal espacio, es decir, el diseño y la planificación han de estar orientados a promover el uso y la “colonización” del espacio en su conjunto, así como de las distintas áreas que lo compongan. Un espacio urbano sin pobladores derivará en un ghetto urbano.
8. Oportunidad recreativa. El espacio urbano ha de contener elementos que supongan una oportunidad recreativa diversificada: elementos de paseo, estanciales y de entretenimiento deben ofrecer la oportunidad de recuperar el equilibrio psicológico amenazado por la sobrecarga estimular característica de la vida urbana.
9. Espacios atractivos (belleza). El espacio urbano debe proporcionar escenarios atractivos por su belleza. La satisfacción estética, conseguida mediante la combinación de contenidos variados, así como de formas, tonalidades, texturas diversas proporcionan un añadido de valor intangible al espacio urbano.
10. Evaluación y gestión de los espacios públicos. El espacio urbano debe ser objeto de un cuidadoso y detallista programa de seguimiento y gestión que ponga el acento no sólo en la preservación de las cualidades originales del diseño tal y como ha sido planificado, sino que incorpore elementos correctores del propio proyecto inicial, así como de otras alteraciones degradantes que puedan surgir como consecuencia de las actividades y usos de sus pobladores.
18 nov 2013
De la mano
En algún momento de cada día, y generalmente en varios de ellos, escucho a Sara, mi hija, decir "dame la mano", mientras extiende la suya en buscando de la mía, o la de su madre, o la da algun@ amig@ del cole mientras suben las escaleras, o en estos últimos días la de su hermana pequeña, sobre todo cuando esta llora y trata de tranquilizarla.
Un gesto sencillo y cotidiano que cada vez se ancla más fuertemente en mi conciencia como símbolo de salud. Quizás debamos centrarnos más en lo que podemos aprender de l@s pequeñ@s en este campo que de lo que podamos enseñarles.
Un gesto sencillo y cotidiano que cada vez se ancla más fuertemente en mi conciencia como símbolo de salud. Quizás debamos centrarnos más en lo que podemos aprender de l@s pequeñ@s en este campo que de lo que podamos enseñarles.
"Dame la mano... Necesito ayuda"
"Dame la mano... Tengo miedo"
"Dame la mano... Quiero sentirte a mi lado"
"Dame la mano... Para ayudarnos mutuamente"
"Dame la mano... Para que juguemos juntas"
"Dame la mano... No estás sola"
"Dame la mano... Vamos juntas"
27 oct 2013
Alrededor de la consulta
No me resisto a copiar esta nueva entrada de Irigoyen porque vuelve a dar en la diana a partir de su propia experiencia. ¿Cómo no quedar atrapad@s en esta obsesión consultocéntrica?
El consultocentrismo es un
enfoque predominante en el tratamiento de los enfermos diabéticos, que
entiende que los problemas derivados del curso de la enfermedad, así
como su control, pueden resolverse en las consultas de revisión, en las
que los médicos tienen una preponderancia absoluta. El más allá es la
vida del enfermo, cuando, después de la consulta, se enfrenta a su
cotidianeidad, en la que se suceden eventos recurrentes, que exigen su
sacrificio y disciplina renovada, así como la aparición inesperada de
pequeños acontecimientos que alteran su precario equilibrio cotidiano y
de su estado de salud. Asimismo, los sistemas humanos en los que se
integra su vida.
El consultocentrismo entiende a los enfermos como seres mecánicos, homologados por la enfermedad, así como por las variables que los definen, y cuyas vidas son reductibles a un pequeño conjunto de prescripciones sencillas. Pero en las vidas las cosas no son tan simples ni tan homologables como los páncreas y sus problemas. En ellas es preciso abstenerse permanentemente en las situaciones que desafían las restricciones exigidas por el tratamiento de la enfermedad. Cuando se producen transgresiones, es preciso que no se acumulen sus efectos y saber recuperarse, penosamente en no pocas ocasiones.
Todos los cálculos permanentes, acerca de los sucesos que se presentan en el curso del tiempo y las variaciones de los estados del enfermo, que en estas páginas he llamado la “contabilidad de la vida”, se encuentran minimizados, diluidos, y en la mayoría de los casos excluidos, de las comunicaciones que se producen en la consulta. Esta se focaliza a las cifras obtenidas en las pruebas, que se interpretan mediante la comparación con los promedios estándar y con las anteriores mediciones. Cuando los resultados son considerados deficientes, se recurre a un gradiente de conminaciones cuyo máximo grado es la riña, acompañada de medidas de intensificación del tratamiento farmacológico, así como de la vigilancia más estrecha del enfermo.
Del consultocentrismo se deriva el hecho de que los enfermos son transformados en series de datos multidimensionales que alimentan múltiples investigaciones recurrentes, que se reproducen sin fin. Así, el enfermo es transformado en un numerador, en tanto que sus series de datos son interpretadas en función del denominador, que representa la totalidad del grupo registrado.
El consultocentrismo entiende a los enfermos como seres mecánicos, homologados por la enfermedad, así como por las variables que los definen, y cuyas vidas son reductibles a un pequeño conjunto de prescripciones sencillas. Pero en las vidas las cosas no son tan simples ni tan homologables como los páncreas y sus problemas. En ellas es preciso abstenerse permanentemente en las situaciones que desafían las restricciones exigidas por el tratamiento de la enfermedad. Cuando se producen transgresiones, es preciso que no se acumulen sus efectos y saber recuperarse, penosamente en no pocas ocasiones.
Todos los cálculos permanentes, acerca de los sucesos que se presentan en el curso del tiempo y las variaciones de los estados del enfermo, que en estas páginas he llamado la “contabilidad de la vida”, se encuentran minimizados, diluidos, y en la mayoría de los casos excluidos, de las comunicaciones que se producen en la consulta. Esta se focaliza a las cifras obtenidas en las pruebas, que se interpretan mediante la comparación con los promedios estándar y con las anteriores mediciones. Cuando los resultados son considerados deficientes, se recurre a un gradiente de conminaciones cuyo máximo grado es la riña, acompañada de medidas de intensificación del tratamiento farmacológico, así como de la vigilancia más estrecha del enfermo.
Del consultocentrismo se deriva el hecho de que los enfermos son transformados en series de datos multidimensionales que alimentan múltiples investigaciones recurrentes, que se reproducen sin fin. Así, el enfermo es transformado en un numerador, en tanto que sus series de datos son interpretadas en función del denominador, que representa la totalidad del grupo registrado.
24 oct 2013
Lo mejor para la salud, la educación
En un día como hoy de lucha por la educación pública, se agradecen aportaciones como esta de Rafa Cofiño y Javier Padilla
La mejor tecnología para mejorar la salud es la educación.
Por Javier Padilla y Rafa Cofiño
I make kids wonder,
I make them question.
I make them criticize.
I make them apologize and mean it.
I make them write, write, write.
And then I make them read.
I make them spell definitely beautiful, definitely beautiful, definitely
beautiful
over and over and over again until they will never misspell
either one of those words again.
I make them question.
I make them criticize.
I make them apologize and mean it.
I make them write, write, write.
And then I make them read.
I make them spell definitely beautiful, definitely beautiful, definitely
beautiful
over and over and over again until they will never misspell
either one of those words again.
Probablemente
si ahora mismo estás leyendo esta entrada es gracias a que tienes un
nivel educativo que te ha permitido acceder a un ordenador, tener
internet, entrar en este blog, leer esta entrada y, esperemos,
entenderla, y, esperemos de nuevo, ser crítico con ella.
El nivel educativo de una sociedad, en toda una sociedad, no sólo en sectores determinados, conforma sus riquezas, sus relaciones, su cultura, sus talentos, su creatividad, sus empresas, sus gobiernos y también su salud.
El nivel educativo de una sociedad, en toda una sociedad, no sólo en sectores determinados, conforma sus riquezas, sus relaciones, su cultura, sus talentos, su creatividad, sus empresas, sus gobiernos y también su salud.
De cómo contabilizar los efectos de la educación en la salud.
Existe amplia literatura científica
que señala la importancia de la educación como un determinante de la
salud de las poblaciones. Utilizando la herramienta interactiva
disponible en County Health Calculator
se puede observar como jugando con los datos reales en Estados Unidos,
al mejorar el nivel educativo y los ingresos de una población, disminuye
la mortalidad prematura y disminuyen la incidencia de nuevos casos de
diabetes.
Muy recientemente, un artículo publicado en el American Journal of Public Health, destaca de nuevo la importancia de la educación en la mejoría de la salud de una población, a pesar de que sean las nuevas tecnologías sanitarias las que con frecuencia nublen nuestro juicio y percepción. Invertir en educación, y concretamente invertir evitando las desigualdades educativas, tendría un impacto 8 (ocho) veces más favorable en la salud de la población que invertir en nuevas tecnologías sanitarias.
Muy recientemente, un artículo publicado en el American Journal of Public Health, destaca de nuevo la importancia de la educación en la mejoría de la salud de una población, a pesar de que sean las nuevas tecnologías sanitarias las que con frecuencia nublen nuestro juicio y percepción. Invertir en educación, y concretamente invertir evitando las desigualdades educativas, tendría un impacto 8 (ocho) veces más favorable en la salud de la población que invertir en nuevas tecnologías sanitarias.
De cómo la educación y la salud, en los abordajes poblacionales, tienen mucho en común.
El
abordaje de la salud de las poblaciones y de su educación tienen varias
cosas en común; una de ellas es que se mueven por modas, otra es que
gustan mucho de prestar especial atención a los extremos de sus
distribuciones (los pacientes de alto riesgo, los niños con peores
notas, los individuos con menor talla, las niñas superdotadas,...). Sin
embargo, esta moda puede ser poco efectiva y totalmente ineficiente.
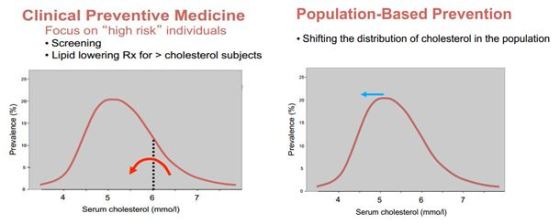
Al actuar sobre grandes grupos (y diseñar un sistema educativo es “actuar sobre grandes grupos”) debemos intentar mover toda la distribución poblacional “a mejor”; en el caso de la sanidad, la gráfica muestra cómo al actuar sobre la población en su conjunto se reducirían las cifras de colesterol de toda la distribución.
Al actuar sobre grandes grupos (y diseñar un sistema educativo es “actuar sobre grandes grupos”) debemos intentar mover toda la distribución poblacional “a mejor”; en el caso de la sanidad, la gráfica muestra cómo al actuar sobre la población en su conjunto se reducirían las cifras de colesterol de toda la distribución.

Algo análogo sucedería en la educación, como cuenta G. Rose en el libro “Rose’s strategy of preventive medicine”,
donde muestra cómo aquellas poblaciones con mejores resultados
educativos son las que han conseguido actuar sobre la educación del
conjunto de la población con medidas universales, no centrando solamente
los esfuerzos en los segmentos más avanzados o más rezagados. Si bien
en momentos concretos -en el corto plazo- puede ser necesario actuar
sobre los extremos de una distribución, la verdadera forma de conseguir
que el colectivo mejore es actuando sobre el colectivo en su conjunto,
impulsando mejoras integrales y grupales.
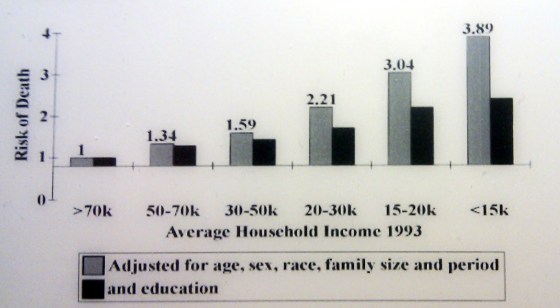
De porqué la LOMCE debería llevar en la portada un cartel que dijera “Recortar en educación mata”

Los
recortes en educación matan. Limitar el acceso de la población a la
enseñanza superior aumentará las desigualdades en relación con la
esperanza de vida; como muestra la gráfica del libro “The status syndrome”,
de Michael Marmot, la educación es la principal responsable del
gradiente de desigualdad en esperanza de vida desde las clases más
favorecidas a las más desfavorecidas, pasando por toda la escala de
grises que hay entre ellas.
Algunos de los presupuestos de la LOMCE (Ley Orgánica para la Mejora de la Calidad Educativa) generarán desigualdad en educación y un impacto negativo en la salud a medio y largo plazo.
Algunos de los presupuestos de la LOMCE (Ley Orgánica para la Mejora de la Calidad Educativa) generarán desigualdad en educación y un impacto negativo en la salud a medio y largo plazo.
Es
obvio, pero en estos tiempos de cólera conviene no olvidarlo, que si
tenemos un buen sistema sanitario (de servicios de salud) es porque
hemos tenido y tenemos un buen sistema educativo detrás. Pensarlos,
defenderlos, reivindicarlos y mejorarlos juntos (polisemia:
simultáneamente y todos unidos) es la consecuencia de nuestro compromiso
con la sociedad. Hoy su huelga es la de todas y todos.
La solución final en recortes educativos (folleto para distribuir)
Hay estatus... y estatus
Tras un par de post sugeridos por la lectura del libro de Michal Marmot "The status syndrome", acabo con una reflexión sobre uno de los aspectos que más incómodos me han resultado durante toda la lectura del mismo. Marmot insiste en varios momentos en que las desigualdades sociales en salud forman un gradiente, de manera que el más pobre tiene peor salud que el menos pobre, el subalterno menos que su jefe, éste menos que el presidente o responsable de la compañía, etc. Viendo las gráficas, efectivamente se ve este gradiente, una pendiente en la que el estado de salud desciende desde quiénes tienen un status mayor hacia quienes son colocados en lo más bajo de la escala social. Así, parece que todas estas diferencias son iguales, sin soluciones de continuidad entre ellas.
Sin embargo, creo que este planteamiento puede ser falaz y peligroso, ya que permite pensar que la lucha contra las desigualdades en salud es la misma independientemente de la altura del gradiente a la que se produzca. Pero no es la misma diferencia la que hay entre un alto ejecutivo y un cargo medio de una compañía, pudiendo ambos ver aseguradas unas condiciones de vida dignas, que entre un trabajador temporal y quién se busca la vida en trabajos informales, como la recogida de chatarra, ambos en el alambre de la precariedad y en la lucha permanente por poder sobrevivir pese a todas las dificultades.
¿Cómo incorporar los umbrales por debajo de los cuales no se dan las condiciones para una vida digna a esta visión de las desigualdades en salud? ¿Cómo hacer presente lo inaceptable de tantas situaciones cada vez vividas por más personas y familias en nuestra sociedad?
Es importante este tema de las desigualdades sociales en salud. Sobre todo para entender las claves que pueden permitirnos trabajar de manera efectiva por la salud de tod@s. Luego toca plantearse por donde empezar a luchar por hacerlas frente. Yo, personalmente, creo que si no lo hacemos de abajo a arriba, habrá much@s que nunca les llegará el turno de vivir en condiciones de vida dignas.
Sin embargo, creo que este planteamiento puede ser falaz y peligroso, ya que permite pensar que la lucha contra las desigualdades en salud es la misma independientemente de la altura del gradiente a la que se produzca. Pero no es la misma diferencia la que hay entre un alto ejecutivo y un cargo medio de una compañía, pudiendo ambos ver aseguradas unas condiciones de vida dignas, que entre un trabajador temporal y quién se busca la vida en trabajos informales, como la recogida de chatarra, ambos en el alambre de la precariedad y en la lucha permanente por poder sobrevivir pese a todas las dificultades.
¿Cómo incorporar los umbrales por debajo de los cuales no se dan las condiciones para una vida digna a esta visión de las desigualdades en salud? ¿Cómo hacer presente lo inaceptable de tantas situaciones cada vez vividas por más personas y familias en nuestra sociedad?
Es importante este tema de las desigualdades sociales en salud. Sobre todo para entender las claves que pueden permitirnos trabajar de manera efectiva por la salud de tod@s. Luego toca plantearse por donde empezar a luchar por hacerlas frente. Yo, personalmente, creo que si no lo hacemos de abajo a arriba, habrá much@s que nunca les llegará el turno de vivir en condiciones de vida dignas.
Publicado por
dandindan
en
9:30
0
comentarios

Enviar por correo electrónicoEscribe un blogCompartir en XCompartir con FacebookCompartir en Pinterest
Etiquetas:
biopolítica,
Condiciones,
Desarrollo Comunitario,
Desigualdades,
Determinantes Sociales,
Dignidad,
Investigación,
Libros,
Promoción de Salud
21 oct 2013
Construyendo la salud... de tod@s
Se ha establecido ya como un mantra entre tod@s nosotr@s que el desarrollo la salud se relaciona con el desarrollo económico, y que los tiempos de bonanza en este sentido son épocas saludables para la población. Sin embargo, a poco que se investiga podemos encontrar que esto no siempre es así, ni los factores económicos los únicos ni principales determinantes de la salud.
Por ejemplo Michal Marmot en su libro "The status syndrome" recoge unas investigaciones de Amartya Sen que resultan cuando menos sorprendentes:
"Amartya Sen, estudiando la mejora en la esperanza de vida en Gran Bretaña durante el siglo veinte, descubrió que la guerra puede ser terrible, pero que tiene efectos beneficiosos en cuanto a la integración social e incluso en la mortalidad. Sen muestra que durante el siglo veinte la esperanza de vida ha aumentado más no en las décadas en las que la economía ha crecido más rápidamente, sino en las décadas en las que se incluyen las dos guerras mundiales. Sen atribuye esto al hecho de que frente a la adversidad la población británica consiguió unirse. Cita, como soporte a su tesis, el hecho de que los orígenes del estado del bienestar y del Servicio Nacional de Salud fueron en los años cuarenta."
Esto lleva a Marmot a plantear que uno de los factores principales para la promoción y el cuidado de la salud es la capacidad de inclusión social y de establecer redes que se da a nivel colectivo y/o social. Lo cual termina ilustrando estudiando el ejemplo de los extraordinarios resultados en salud de Kerala, una de las regiones más pobres de la India pero con unos datos de morbi-mortalidad que se parecen más a los de países europeos que a los del resto de la India. Y no es el único caso, sino que como puede verse en la siguiente presentación hay otros países que también "sorprenden" en cuanto a sus resultados en salud si nos atenemos a su nivel económico, pero que se explican si tomamos en consideración la participación comunitaria en el cuidado mutuo.
Mientras tanto, nosotr@s por acá seguimos discutiendo de dineros y presupuestos, sin preguntarnos (salvo contadas excepciones) qué podemos hacer para avanzar en esto del cuidado mutuo comunitario.
Por ejemplo Michal Marmot en su libro "The status syndrome" recoge unas investigaciones de Amartya Sen que resultan cuando menos sorprendentes:
"Amartya Sen, estudiando la mejora en la esperanza de vida en Gran Bretaña durante el siglo veinte, descubrió que la guerra puede ser terrible, pero que tiene efectos beneficiosos en cuanto a la integración social e incluso en la mortalidad. Sen muestra que durante el siglo veinte la esperanza de vida ha aumentado más no en las décadas en las que la economía ha crecido más rápidamente, sino en las décadas en las que se incluyen las dos guerras mundiales. Sen atribuye esto al hecho de que frente a la adversidad la población británica consiguió unirse. Cita, como soporte a su tesis, el hecho de que los orígenes del estado del bienestar y del Servicio Nacional de Salud fueron en los años cuarenta."
Esto lleva a Marmot a plantear que uno de los factores principales para la promoción y el cuidado de la salud es la capacidad de inclusión social y de establecer redes que se da a nivel colectivo y/o social. Lo cual termina ilustrando estudiando el ejemplo de los extraordinarios resultados en salud de Kerala, una de las regiones más pobres de la India pero con unos datos de morbi-mortalidad que se parecen más a los de países europeos que a los del resto de la India. Y no es el único caso, sino que como puede verse en la siguiente presentación hay otros países que también "sorprenden" en cuanto a sus resultados en salud si nos atenemos a su nivel económico, pero que se explican si tomamos en consideración la participación comunitaria en el cuidado mutuo.
Mientras tanto, nosotr@s por acá seguimos discutiendo de dineros y presupuestos, sin preguntarnos (salvo contadas excepciones) qué podemos hacer para avanzar en esto del cuidado mutuo comunitario.
Publicado por
dandindan
en
0:01
0
comentarios

Enviar por correo electrónicoEscribe un blogCompartir en XCompartir con FacebookCompartir en Pinterest
Etiquetas:
Condiciones,
Desarrollo Comunitario,
Determinantes Sociales,
Dignidad,
Herramientas,
Investigación,
Libros,
Promoción de Salud,
Sistema sanitario
15 oct 2013
Estatus y salud... Siempre unidos
El libro de Michal Marmot "The status syndrome" es uno de los libros más interesantes que he leído últimamente, y debería ser lectura obligada para cualquier profesional del ámbito sanitario, ya que aporta información y reflexiones que parten de una vida entregada a la investigación sobre los determinantes y las desigualdades sociales en salud que iluminan gran parte del escenario en el que nos movemos quienes estamos relacionados con las ciencias de la salud.
De hecho hay para hablar largo y tendido sobre lo que plantea Marmot en el libro. Yo acá tan sólo reseñaré algunos de los elementos que más me han llamado la atención, por su novedad o por su interés práctico.
De hecho hay para hablar largo y tendido sobre lo que plantea Marmot en el libro. Yo acá tan sólo reseñaré algunos de los elementos que más me han llamado la atención, por su novedad o por su interés práctico.
Para quienes son más escépticos sobre toda esta dimensión psicológica y social de la salud, la explicación que da Marmot es muy clara y perfectamente plausible: conociendo como conocemos los efectos de los sistemas de regulación de la actividad corporal, como son el sistema simpático/parasimpático y el eje corticoadrenal, por ejemplo, y su relación con la actividad y el estrés... ¿Qué es lo que no puede causar una situación de estrés crónico secundario a las circunstancias personales y sociales en las que se vive?
Quizás una de las aportaciones más interesantes del libro consiste en cómo va despejando las diferentes variables sociales, casi infinitas, que juegan un papel en relación con la salud (pobreza, trabajo, educación, etc.) para llegar a identificar lo que para el autor son las dos claves fundamentales del asunto, lo que condiciona a aquella de manera más específica: el control sobre la propia vida y las posibilidades de participación social, de contacto, reconocimiento y creación con otros.
Vamos, exactamente lo que con tanto se esfuerzo se está tratando de destruir en los últimos años con las diferentes contrareformas sociales que estamos sufriendo, con vidas cada vez más precarias y a la deriva y más aislados y en competencia unos con otros.
Acá dejo un video de hace unos años con una entrevista a Marmot en el programa redes. Y en próximas entradas a ver si podemos ir desgranando algunos otros aspectos del libro.
24 sept 2013
Desobedeciendo leyes injustas, obedeciendo sueños hermosos
Un buen vídeo que lanzan desde yo Sí Sanidad Universal para llamar a la desobediencia a la exclusión de personas del sistema sanitario:
7 sept 2013
De la distancia a la proximidad correcta
De mil maneras se insiste en que en el desempeño de las diferentes profesiones, pero de manera especial en la sanitaria, donde el dolor y el sufrimiento están tan presentes que se ven como amenaza, el profesional se proteja de implicarse demasiado estableciendo una distancia prudencial frente a quién atiende. Pero, ¿qué pasa si esa distancia es precisamente nuestra mayor dificultad para poder aportar algo realmente útil y sanador? Acá va una reflexión que creo que es muy interesante al respecto de parte de Marina Garcés en su libro "Un mundo común":
"De la distancia correcta a la proximidad correcta. De la cabeza al cuerpo. No es un desplazamiento entre los extremos de una polaridad, sino entre reversibilidades. Implicarse es descubrir que la distancia no es lo contrario de la proximidad y que no hay cabeza que no sea cuerpo. Es decir, que no se puede ver el mundo sin recorrerlo y que sólo se piensa de manera inscrita y situada. Parece simple, pero es lo más difícil porque exige cambiar el lugar y la forma de mirar. Como decíamos, hay que dejarse afectar para poder entrar en escena. Hay que abandonar las seguridades de una mirada frontal para entrar en un combate en el que no vemos todos los frentes. Este combate no se decide a voluntad propia ni, como decíamos antes, según el propio interés. Es a la vez una decisión y un descubrimiento: implicarse es descubrirse implicado. Implicarse es retomar «la situación para hacerla tangible» y, por tanto, transformable. Antes que transformar la realidad hay que hacerla transformable. Esto es lo que el poder hoy neutraliza constantemente, cuando nos hace vivir, como si no estuviéramos en el mundo: vidas autorreferentes, privatizadas, preocupadas, anestesiadas, inmunizadas. Vidas ahogadas en la ansiedad de no poder morder la realidad."
"De la distancia correcta a la proximidad correcta. De la cabeza al cuerpo. No es un desplazamiento entre los extremos de una polaridad, sino entre reversibilidades. Implicarse es descubrir que la distancia no es lo contrario de la proximidad y que no hay cabeza que no sea cuerpo. Es decir, que no se puede ver el mundo sin recorrerlo y que sólo se piensa de manera inscrita y situada. Parece simple, pero es lo más difícil porque exige cambiar el lugar y la forma de mirar. Como decíamos, hay que dejarse afectar para poder entrar en escena. Hay que abandonar las seguridades de una mirada frontal para entrar en un combate en el que no vemos todos los frentes. Este combate no se decide a voluntad propia ni, como decíamos antes, según el propio interés. Es a la vez una decisión y un descubrimiento: implicarse es descubrirse implicado. Implicarse es retomar «la situación para hacerla tangible» y, por tanto, transformable. Antes que transformar la realidad hay que hacerla transformable. Esto es lo que el poder hoy neutraliza constantemente, cuando nos hace vivir, como si no estuviéramos en el mundo: vidas autorreferentes, privatizadas, preocupadas, anestesiadas, inmunizadas. Vidas ahogadas en la ansiedad de no poder morder la realidad."
1 sept 2013
Un año de exclusión sanitaria
Hoy se cumple un año de la puesta en marcha de la contrareforma sanitaria que, entre otras cosas, dejó fuera del sistema de atención a miles de personas de origen extranjero. Una reforma injusta, pero que además ha sido incumplida en muchas ocasiones excluyendo a quienes según la propia ley era obligatorio atender: embarazadas, niños y aquell@s que necesitan de atención urgente.
Pero como recuerdan también desde yo SÍ Sanidad Universal, se cumple también un año de desobediencia y búsqueda de alternativas para que nadie sea abandonado a su suerte.
Es la cruz y las caras, muchas caras caras que se niegan a rendirse ante las leyes que dejan morir y matan.
<iframe width="420" height="315" src="//www.youtube.com/embed/vVpwgEZ2a8I" frameborder="0" allowfullscreen></iframe>
Pero como recuerdan también desde yo SÍ Sanidad Universal, se cumple también un año de desobediencia y búsqueda de alternativas para que nadie sea abandonado a su suerte.
Es la cruz y las caras, muchas caras caras que se niegan a rendirse ante las leyes que dejan morir y matan.
<iframe width="420" height="315" src="//www.youtube.com/embed/vVpwgEZ2a8I" frameborder="0" allowfullscreen></iframe>
19 ago 2013
Están fuera
En el sistema de salud pública de Grecia, uno pierde su cobertura cuando lleva más de un año en el paro. Los principales sindicatos de médicos calculan que cerca de un millón y medio de personas no tienen actualmente acceso a los servicios del Sistema Nacional de Salud.
Esto, que visto desde nuestro país nos puede parecer aberrante, no ha sido muy comentado acá. Quizás porque creemos que es algo que nunca nos tocará vivir. Sin embargo, es algo perfectamente posible aquí también después del cambio de modelo de nuestro sistema sanitario. ¿La solución? Luchar, como lo está haciendo gente como la de Yo Sí, para no volver a los viejos consultorios para pobres que creíamos ya caducos en nuestras tierras y que quizás no lo sean, como está demostrándose en Grecia. Porque la falta de cobertura da lugar a situaciones como estas:
Esto, que visto desde nuestro país nos puede parecer aberrante, no ha sido muy comentado acá. Quizás porque creemos que es algo que nunca nos tocará vivir. Sin embargo, es algo perfectamente posible aquí también después del cambio de modelo de nuestro sistema sanitario. ¿La solución? Luchar, como lo está haciendo gente como la de Yo Sí, para no volver a los viejos consultorios para pobres que creíamos ya caducos en nuestras tierras y que quizás no lo sean, como está demostrándose en Grecia. Porque la falta de cobertura da lugar a situaciones como estas:
16 ago 2013
Aprender a ser ingnorantes
Ya termino con esta la serie de posts que han nacido a partir de la estancia de varios días en el hospital. Esta vez lo que quiero señalar es algo que me ha hecho recordar mi tiempo de residente, en el servicio de Urgencias, sobre todo en los primeros meses, cuando mi ignorancia e incapacidad me resultaban evidentes. Frente a esta constatación había muchas maneras de buscar salidas, a través del apoyo de compañeros con más experiencia y conocimientos y aprendiendo a utilizar algunas muletillas que servían para salvar la imagen delante de la persona que atendías mientras gestionabas las mejores soluciones que encontrabas a su situación.
Porque sí, el tema de la imagen terminaba siendo algo importante: hay que dar seguridad y generar confianza, que es lo que la gente busca cuando acude al médico, ¿no? Pero claro, cuando la medicina es una ciencia tremendamente insegura, basada en muchos aspectos en cálculos probabilísticos... ¿Qué hacemos con la incertidumbre? ¿La ignoramos en pro de una imagen "profesional" y "segura" o aprendemos a entablar una relación más honesta con quien tenemos enfrente, de manera que eso le ayude también a ser entender mejor lo que le está pasando, las posibilidades que se le abren a partir de ahí y ser protagonista del proceso de búsqueda de soluciones?
Desgraciadamente, no se nos enseña en nuestra formación a asumir y compartir nuestra ignorancia. Es terreno tabú. Así hay tant@s sanitari@s que ofrecen una seguridad vacía, que no resiste el encuentro frente a frentre con la angustia y el dolor ajeno.
Porque sí, el tema de la imagen terminaba siendo algo importante: hay que dar seguridad y generar confianza, que es lo que la gente busca cuando acude al médico, ¿no? Pero claro, cuando la medicina es una ciencia tremendamente insegura, basada en muchos aspectos en cálculos probabilísticos... ¿Qué hacemos con la incertidumbre? ¿La ignoramos en pro de una imagen "profesional" y "segura" o aprendemos a entablar una relación más honesta con quien tenemos enfrente, de manera que eso le ayude también a ser entender mejor lo que le está pasando, las posibilidades que se le abren a partir de ahí y ser protagonista del proceso de búsqueda de soluciones?
Desgraciadamente, no se nos enseña en nuestra formación a asumir y compartir nuestra ignorancia. Es terreno tabú. Así hay tant@s sanitari@s que ofrecen una seguridad vacía, que no resiste el encuentro frente a frentre con la angustia y el dolor ajeno.
14 ago 2013
#sentenciassanitarias: "La norma (o el protocolo) dice..."
Una estancia de unos días en el hospital da para escuchar muchas y variadas cosas, ya que al ir cambiando l@s profesionales que te ven también lo hacen los mensajes que recibes. Quizás por eso se inventaron los protocolos, para tratar de unificar criterios y no marear al personal, lo cual no es mala idea, pero... siempre y cuando no sirvan de excusa para dejar de valorar la situación concreta de la persona que tienes enfrente.
Porque claro, cuando te dicen que tras una cesárea la madre tendrá que pasar 2 o 3 horas en la zona de reanimación separada de su hija, ya parece demasiado tiempo, pero si luego llegas y te encuentras con que quienes están en esta unidad se aferran a que "el protocolo dice que tiene que estar 6 horas"... No porque la situación clínica sea más inestable, sino porque viene escrito en un papel, ya está. En otros hospitales los papeles equivalentes señalan otras cifras, en muchos de ellos más cortas, por que lo que no debe haber una base muy sólida detrás de esta norma, más bien dificultades (o perezas) para cambiar la manera de funcionar. Mientras tanto, la niña separada de su madre...
Unos días más tarde, la ginecóloga que pasa planta dice a esta misma mujer que la encuentra muy bien y que si todo sigue bien podría irse al día siguiente a casa. Vamos, que se ha tomado el tiempo en valorar el estado de la mujer y tomar una decisión a partir de éste. Pero no es ella la que vuelve el día después, sino otro compañero que dice "La norma dice que tienes que estar cuatro días", así que toca quedarse un día más. No porque esté peor, no porque haya pasado nada, sino porque viene así escrito. Y efectivamente, al día siguiente, otro ginecólogo aparece a primera hora y sin dedicar mucho tiempo ni atención a examinar el estado de la mujer, le da el alta. Total, si lo dice la norma, no va a perder el tiempo en valorar otras historias, ¿no?
Y así vamos, atrapad@s en reglamentos y protocolos que nos entretienen de tal manera que se nos olvida mirar de frente a la otra persona.
Porque claro, cuando te dicen que tras una cesárea la madre tendrá que pasar 2 o 3 horas en la zona de reanimación separada de su hija, ya parece demasiado tiempo, pero si luego llegas y te encuentras con que quienes están en esta unidad se aferran a que "el protocolo dice que tiene que estar 6 horas"... No porque la situación clínica sea más inestable, sino porque viene escrito en un papel, ya está. En otros hospitales los papeles equivalentes señalan otras cifras, en muchos de ellos más cortas, por que lo que no debe haber una base muy sólida detrás de esta norma, más bien dificultades (o perezas) para cambiar la manera de funcionar. Mientras tanto, la niña separada de su madre...
Unos días más tarde, la ginecóloga que pasa planta dice a esta misma mujer que la encuentra muy bien y que si todo sigue bien podría irse al día siguiente a casa. Vamos, que se ha tomado el tiempo en valorar el estado de la mujer y tomar una decisión a partir de éste. Pero no es ella la que vuelve el día después, sino otro compañero que dice "La norma dice que tienes que estar cuatro días", así que toca quedarse un día más. No porque esté peor, no porque haya pasado nada, sino porque viene así escrito. Y efectivamente, al día siguiente, otro ginecólogo aparece a primera hora y sin dedicar mucho tiempo ni atención a examinar el estado de la mujer, le da el alta. Total, si lo dice la norma, no va a perder el tiempo en valorar otras historias, ¿no?
Y así vamos, atrapad@s en reglamentos y protocolos que nos entretienen de tal manera que se nos olvida mirar de frente a la otra persona.
12 ago 2013
¿Prevención para pobres?
 Terminado ya de leer"Sano y salvo (y libre de intervenciones médicas innecesarias)", de Gérvas y Pérez Fernández, libro realmente recomendable tanto para usuarios como para profesionales del sistema sanitario, hay una cuestión que me inquieta. En muchos pasajes del libro se remarca de manera acertada la necesidad de abordar los problemas de salud señalando la importancia que las circunstancias socio-económicas tienes en el desarrollo de los mismos, y cómo en el sistema sanitario actual se invierten muchos más recursos en quiénes son más ric@s que en quienes viven en la pobreza. Sin embargo, se enfoca la alternativa a esta situación de manera un tanto simplista y ajena a la realidad de quienes se dice que hay que ayudar más, quienes viven en la pobreza.
Terminado ya de leer"Sano y salvo (y libre de intervenciones médicas innecesarias)", de Gérvas y Pérez Fernández, libro realmente recomendable tanto para usuarios como para profesionales del sistema sanitario, hay una cuestión que me inquieta. En muchos pasajes del libro se remarca de manera acertada la necesidad de abordar los problemas de salud señalando la importancia que las circunstancias socio-económicas tienes en el desarrollo de los mismos, y cómo en el sistema sanitario actual se invierten muchos más recursos en quiénes son más ric@s que en quienes viven en la pobreza. Sin embargo, se enfoca la alternativa a esta situación de manera un tanto simplista y ajena a la realidad de quienes se dice que hay que ayudar más, quienes viven en la pobreza.Un buen ejemplo en ese sentido es la parte en la que se habla del cribado de cáncer de cuello de útero, que se da más en mujeres con difíciles condiciones de vida y que se hacen menos controles, mientras que quienes se someten más al cribado son las mujeres de clase media-alta:
"En España el diagnóstico precoz del cáncer de cuello del útero con la citología es como la búsqueda de diamantes al azar en la misma España,-una actividad sin sentido, sin beneficios y con daños seguros. Se debería ir a buscar los diamantes a los campos diamantíferos de Australia, lo que equivaldría a hacer las citologías a mujeres marginadas y excluidas (pobres, multíparas, promiscuas, drogadictas, encarceladas, fumadoras y con sida), en las que hay gran probabilidad de encontrar cánceres de cuello del útero. Por el cumplimiento de la «ley de cuidados inversos» estas mujeres mueren por cáncer de cuello del útero que no se diagnostica a tiempo. Hay que reenfocar la actividad del sistema sanitario y abordar el problema del cáncer de cuello del útero como un problema social, no sólo médico."
Parece una respuesta coherente y sensata, centrar los recursos en quiénes tienen más dificultades y dejar de utilizarlos en las demás, pero ¿no es caer de nuevo en una "medicina para pobres y pobre medicina", con una importante carga estigmatizadora? ¿Cómo convencer a las "mujeres pobres" de que se hagan esos controles que se señala en el texto que para otras mujeres no son necesarios? ¿Quién determina cuáles son lo criterios de inclusión en el grupo de "mujeres pobres"?
Bajo mi punto de vista, la propuesta es una buena intención lanzada al viento, pero que habría que trabajar en profundidad con grupos de mujeres afectadas para poder elaborar unos protocolos de actuación que realmente fueran válidos. Nadie mejor que ellas para explicar por qué no se hacen las citologías, que barreras encuentran y qué posibilidades habría para superarlas. Este sería el reto para poder dar una respuesta preventiva más completa.
Mientras tanto, no es mala propuesta el ejemplo que se recoge en el mismo libro sobre el caso danés:
"Buen ejemplo de intento de reversión de la «ley de cuidados inversos» es el programa de cribado en Dinamarca. Se funda en el pago a los médicos de cabecera de una cantidad por cada citología de rutina (detección según oportunidad) realizada cada 3 años a mujeres de 25 a 65 años. Los médicos de cabecera tienen pago por capitación, son «filtro» para la consulta con los especialistas y tienen lista de pacientes (y todo danés está en la lista de un médico de cabecera). Cada 3 años el médico de cabecera recibe un listado de mujeres que no se han hecho la citología. Se le ruega que las localice y que les proponga su realización, pues esas mujeres son las que más lo precisan. Al localizarlas y fomentar la citología en ellas se revierte la «ley de cuidados inversos» y se lleva la prevención secundaria a quien más la precisa."
10 ago 2013
#sentenciassanitarias: "Te estás portando muy bien"
Mujer, 35 años. Licenciada en psicología. Preparación para la cesárea de su segunda hija. No resulta fácil poner la epidural, por lo que el anestesista debe realizar varios intentos hasta que lo consigue. Todos estos intentos se acompañan de un mantra que supuestamente debe tranquilizar a la mujer: "Te estás portando muy bien. Te estás portando muy bien".
No es que este mensaje ayude a tranquilizar, pero sí que deja clara una perspectiva desde la que a veces se trabaja en el mundo sanitario. La de quién posee un conocimiento en exclusiva e infantiliza a quién requiere de ese conocimiento, de manera que lo único que le pide es que se calle, no se mueva, no moleste, como pedimos a es@s niñ@s que creemos que lo mejor que pueden hacer es obedecer los dictados de l@s mayores, que somo quiénes "sabemos".
Y anda que no nos quejamos luego de cuando l@s "pacientes" no nos obedecen... Pero si les tratamos como a niñ@s, igual que l@s niñ@s se buscarán las mañas para seguir marcando su propio camino.
No es que este mensaje ayude a tranquilizar, pero sí que deja clara una perspectiva desde la que a veces se trabaja en el mundo sanitario. La de quién posee un conocimiento en exclusiva e infantiliza a quién requiere de ese conocimiento, de manera que lo único que le pide es que se calle, no se mueva, no moleste, como pedimos a es@s niñ@s que creemos que lo mejor que pueden hacer es obedecer los dictados de l@s mayores, que somo quiénes "sabemos".
Y anda que no nos quejamos luego de cuando l@s "pacientes" no nos obedecen... Pero si les tratamos como a niñ@s, igual que l@s niñ@s se buscarán las mañas para seguir marcando su propio camino.
1 ago 2013
De la prevención a la promoción, mucho por andar
Continuando con la lectura de "Sano y salvo (y libre de intervenciones médicas innecesarias)", de Gérvas y Pérez Fernández, me viene a la cabeza, sobre todo cuando hablan del desenfoque en tema preventivo de cara a quienes viven en condiciones de pobreza, un artículo de hace unos años de Myriam de Spiegelaere, y que para mí explica de manera tremendamente clara las limitaciones de la medicina preventiva cuando se aplica tal cual se hace hoy en día sobre las clases más desfavorecidas. Acá van algunos fragmentos:
Los mecanismos que concurren en la emergencia de los problemas de salud son más y más conocidos. La lista de los factores de riesgo para la salud no cesa de enriquecerse. Entre éstos los comportamientos individuales se estudian especialmente. Se trata pues de identificar a los individuos o a los grupos que presentan estos factores de riesgo y orientarlos hacia el sector curativo (ponerse en cuidado médico, pedagógico, psicológico o judicial) y/o “educarlos” a fin de reducir riesgos.
Esta concepción de la prevención conduce a una serie de paradojas y efectos perversos. Implica la identificación del público al que se dirige a partir de características negativas (comportamientos desviados, faltas). Una clientela particular es pues estigmatizada por la intervención preventiva. Las personas que viven en la pobreza son identificados como particularmente “de riesgo”.
La prevención como gestión de riesgos está igualmente en el origen de un profundo malentendido entre los profesionales y esta población. Para los profesionales son los comportamientos “de riesgo” los que constituyen el problema que hay que resolver (fumar, comer de forma desequilibrada, quedar embarazada antes de los 18 años). Las intervenciones pues se orientan hacia la supresión de esos comportamientos. Para las personas en cuestión, estos comportamientos constituyen muy a menudo una respuesta ajustada a un contexto de vida difícil. Esperan por tanto más bien que se les ayude a encontrar soluciones más sanas a los problemas de fondo que encuentran. Así, aunque ellos no ignoren que el fumar durante el embarazo es nocivo para la salud del niño, las mujeres muy pobres declaran que el tabaco es para ellas un mal menor que les permite en parte controlar el estrés importante al que deben enfrentarse.
Los mecanismos que concurren en la emergencia de los problemas de salud son más y más conocidos. La lista de los factores de riesgo para la salud no cesa de enriquecerse. Entre éstos los comportamientos individuales se estudian especialmente. Se trata pues de identificar a los individuos o a los grupos que presentan estos factores de riesgo y orientarlos hacia el sector curativo (ponerse en cuidado médico, pedagógico, psicológico o judicial) y/o “educarlos” a fin de reducir riesgos.
Esta concepción de la prevención conduce a una serie de paradojas y efectos perversos. Implica la identificación del público al que se dirige a partir de características negativas (comportamientos desviados, faltas). Una clientela particular es pues estigmatizada por la intervención preventiva. Las personas que viven en la pobreza son identificados como particularmente “de riesgo”.
La prevención como gestión de riesgos está igualmente en el origen de un profundo malentendido entre los profesionales y esta población. Para los profesionales son los comportamientos “de riesgo” los que constituyen el problema que hay que resolver (fumar, comer de forma desequilibrada, quedar embarazada antes de los 18 años). Las intervenciones pues se orientan hacia la supresión de esos comportamientos. Para las personas en cuestión, estos comportamientos constituyen muy a menudo una respuesta ajustada a un contexto de vida difícil. Esperan por tanto más bien que se les ayude a encontrar soluciones más sanas a los problemas de fondo que encuentran. Así, aunque ellos no ignoren que el fumar durante el embarazo es nocivo para la salud del niño, las mujeres muy pobres declaran que el tabaco es para ellas un mal menor que les permite en parte controlar el estrés importante al que deben enfrentarse.
Publicado por
dandindan
en
9:30
0
comentarios

Enviar por correo electrónicoEscribe un blogCompartir en XCompartir con FacebookCompartir en Pinterest
Etiquetas:
biopolítica,
Condiciones,
Desarrollo Comunitario,
Desigualdades,
Determinantes Sociales,
Dignidad,
Investigación,
Prevencionismo,
Promoción de Salud,
Sistema sanitario
28 jul 2013
De pobres a ricos
Realmente interesante la lectura de "Sano y salvo (y libre de intervenciones médicas innecesarias)", de Gérvas y Pérez Fernández, aporta bastante claves importantes y sobre todo estimula el análisis crítico de costumbres demasiado establecidas sin que haya respaldo evidente detrás de ella. Un ejemplo claro es el del colesterol, acá van algunos fragmentos de lo que dicen los autores:
"Entre los datos a considerar (en la tablas de riesgo) nunca se incluye ninguno referente a características socioeconómicas tipo nivel educativo, clase social, ocupación y desempleo, que son clave (los infartos de miocardio son más frecuentes entre los pobres y desempleados). Las tablas de riesgo reflejan en su concepción una visión cultural, política y social neoliberal y una medicina biológica (todo ello muy directamente beneficioso para el negocio de los medicamentos). En la confección de las tablas de riesgo se presupone que ningún aspecto sociocultural influye en la salud, y que los «estilos» de vida son tales, no «condiciones» de vida.
(...)
En lo clínico, las muertes cardiovasculares evitables se deben ver en perspectiva, según lo que se puede lograr. Así, por 100.000 habitantes y año, el tratamiento correcto con inhibidores de la enzima convertidora de angiotensina o IECA (tipo enalapril y otros) en la insuficiencia cardíaca puede evitar 308 muertes; el consejo médico breve contra el tabaco, 120; el tratamiento de la hipertensión, 71; el uso de aspirina tras el infarto de miocardio, 48; el tratamiento anticoagulante en la fibrilación auricular, 33; el uso de es- tatinas tras el infarto de miocardio (prevención secundaria), 14, y el tratamiento con estatinas en pacientes con riesgo cardiovascular (prevención primaria), 3 muertes. Por ello, es muy ineficiente el uso de las estatinas para prevenir muertes cardiovasculares en pacientes sin enfermedad coronaria.
(...)
La prevención primaria de la isquemia coronària es parte de una biopolítica que pretende convertir en norma social lo deseable y conveniente a la clase alta. En las propuestas hay algo de una visión cultural, política y social neoliberal que pone de ejemplo a los ricos, que se cuidan y tienen un estilo de vida envidiable.
(...)
Los pacientes que más se adhieren a instrucciones y recomendaciones médicas son los que menos lo necesitan, los más sanos (más cultos y más ricos). (...) Este comportamiento de mayor consumo de bienes sanitarios preventivos innecesarios por los más sanos y ricos explica por qué la prevención transfiere recursos de nefermos a sanos, de pobres a ricos, de viejos a jóvenes y de analfabetos a universitarios."
"Entre los datos a considerar (en la tablas de riesgo) nunca se incluye ninguno referente a características socioeconómicas tipo nivel educativo, clase social, ocupación y desempleo, que son clave (los infartos de miocardio son más frecuentes entre los pobres y desempleados). Las tablas de riesgo reflejan en su concepción una visión cultural, política y social neoliberal y una medicina biológica (todo ello muy directamente beneficioso para el negocio de los medicamentos). En la confección de las tablas de riesgo se presupone que ningún aspecto sociocultural influye en la salud, y que los «estilos» de vida son tales, no «condiciones» de vida.
(...)
En lo clínico, las muertes cardiovasculares evitables se deben ver en perspectiva, según lo que se puede lograr. Así, por 100.000 habitantes y año, el tratamiento correcto con inhibidores de la enzima convertidora de angiotensina o IECA (tipo enalapril y otros) en la insuficiencia cardíaca puede evitar 308 muertes; el consejo médico breve contra el tabaco, 120; el tratamiento de la hipertensión, 71; el uso de aspirina tras el infarto de miocardio, 48; el tratamiento anticoagulante en la fibrilación auricular, 33; el uso de es- tatinas tras el infarto de miocardio (prevención secundaria), 14, y el tratamiento con estatinas en pacientes con riesgo cardiovascular (prevención primaria), 3 muertes. Por ello, es muy ineficiente el uso de las estatinas para prevenir muertes cardiovasculares en pacientes sin enfermedad coronaria.
(...)
La prevención primaria de la isquemia coronària es parte de una biopolítica que pretende convertir en norma social lo deseable y conveniente a la clase alta. En las propuestas hay algo de una visión cultural, política y social neoliberal que pone de ejemplo a los ricos, que se cuidan y tienen un estilo de vida envidiable.
(...)
Los pacientes que más se adhieren a instrucciones y recomendaciones médicas son los que menos lo necesitan, los más sanos (más cultos y más ricos). (...) Este comportamiento de mayor consumo de bienes sanitarios preventivos innecesarios por los más sanos y ricos explica por qué la prevención transfiere recursos de nefermos a sanos, de pobres a ricos, de viejos a jóvenes y de analfabetos a universitarios."
21 jul 2013
Construyendo salud entre tod@s
Muchas veces me preguntan qué por qué no me dedico ya a la medicina. Y después de intentar contestar de mil y una maneras, cada vez tengo más claro que en realidad la respuesta debe ser lo más clara posible: claro que continúo con la medicina y con el trabajo por la salud, pero cada vez más convencido de que mi lugar para ello es no desde la consulta sino promoviendo la lucha colectiva por mejorar las condiciones de vida de tod@s. Cada vez está más claro que uno de los principales determinantes de la salud es la capacidad de tomar las riendas de tu propia vida. Pues ahí justo es donde apunta también el Movimiento ATD Cuarto Mundo, donde ando buscanco con otr@s maneras de permitir que tod@s, incluso quiénes viven situaciones de mayor pobreza, puedan ser protagonistas de lo que viven y de la sociedad.
¿Cómo hacemos esto en concreto? Pues acá va nuestro proyecto para el curso que viene: VIDA DIGNA PARA TOD@S: ENREDANDO INICIATIVAS. Para ponerlo en marcha hemos puesto en marcha una campaña de microfinanciación a la que le quedan poco más de 15 días ¿Alguien se anima a participar?
¿Cómo hacemos esto en concreto? Pues acá va nuestro proyecto para el curso que viene: VIDA DIGNA PARA TOD@S: ENREDANDO INICIATIVAS. Para ponerlo en marcha hemos puesto en marcha una campaña de microfinanciación a la que le quedan poco más de 15 días ¿Alguien se anima a participar?
Publicado por
dandindan
en
16:30
0
comentarios

Enviar por correo electrónicoEscribe un blogCompartir en XCompartir con FacebookCompartir en Pinterest
Etiquetas:
biopolítica,
Condiciones,
Desarrollo Comunitario,
Desigualdades,
Determinantes Sociales,
Dignidad,
Experiencias,
Investigación,
Promoción de Salud,
Salud Mental
15 jul 2013
Las barbas del vecino andan empapadas
El espejo griego sigue lanzando imágenes pavorosas de lo que podría avecinarse en otros lugares si se siguen estas sendas ya demasiado transitadas. Esta vez se ha decidido lanzar una campaña de detección obligatoria del VIH entre prostitutas, inmigrantes no regularizad@s, personas sin hogar y toxicómanos. El que los análisis sean positivos o negativos en realidad les da igual, porque total, tratamiento no se les va a ofrecer, más bien escarnio público. Pero por lo menos se conseguirá dejar las cosas claras al resto de "gente de bien".
Porque, ¿con qué coincide esta decisión? Justamente con un nuevo acuerdo de la troika con el gobierno griego para seguir "ayudando" a cambio de recortes importantes, entre otros, en Sanidad. Y como ya se ha visto que este tipo de acuerdos no hacen sino atacar la salud de la población, pues mejor señalara a otr@s como culpables del repunte del VIH, malaria y demás.
Y luego nos extrañara que Amanecer Dorado siga teniendo el respaldo que tiene...
Porque, ¿con qué coincide esta decisión? Justamente con un nuevo acuerdo de la troika con el gobierno griego para seguir "ayudando" a cambio de recortes importantes, entre otros, en Sanidad. Y como ya se ha visto que este tipo de acuerdos no hacen sino atacar la salud de la población, pues mejor señalara a otr@s como culpables del repunte del VIH, malaria y demás.
Y luego nos extrañara que Amanecer Dorado siga teniendo el respaldo que tiene...
8 jul 2013
Que no nos engañen con las pensiones
Un nuevo aporte de sensatez y conocimiento de J.Padilla, esta vez sobre el tema de las pensiones. Para que no nos dejemos líar, que no todos llegamos igual a esa edad, ni lo vivimos de la misma manera, ni tenemos la misma esperanza, ni de vida ni de otras cosas.
Recientemente hemos sabido que el “grupo de expertos” nombrado por el Gobierno para diseñar la reforma de las pensiones ha recomendado que uno de los factores principales que decida si éstas suben o bajan sea la esperanza de vida.
Con independencia de que se pueda pensar –por el momento y las formas elegidas– que es una reforma encaminada a la bajada de la cuantía de las pensiones y al fomento de los planes privados, hay dos preguntas que, desde el punto de vista de la salud, debemos hacernos: 1) ¿Qué implicaciones tiene la utilización de la esperanza de vida para el cálculo de las pensiones? y 2) El retraso de la edad de jubilación, unido a la disminución de la cantidad de dinero percibida en concepto de pensión, ¿repercutirá sobre la salud de nuestra población mayor?
1 jul 2013
La austeridad mata... más
Un libro interesante que acaba de ser publicado y presentado en nuestro país, "Porqué la austeridad mata", de Stuckler y Basu, que recoge sus trabajos de investigación que vienen de largo y que nos sirve para poner negro sobre blanco respecto a lo que suponen las políticas puestas en marcha en estos últimos años en este y tantos otros países. Cuando nos dicen "no hay alternativa", es como si el médico le dijera eso mismo a un paciente que ha sufrido un accidente mientras le golpea una y otra vez hasta que pierde el sentido.
Pero ojo, no nos confundamos, que el título del libro y el momento en el que aparece nos puede llevar a engaño: la austeridad no es la que mata, sino la pobreza y la falta de control sobre la propia vida, como ya hemos comentado más veces por acá. La austeridad lo que hace es reforzar las dinámicas de empobrecimiento y las barreras que quienes sufren la pobreza encuentran. Así que sería mejor decir "la austeridad mata más todavía". Porque no se trata de volver a un paraíso perdido que nunca existió, sino en buscar maneras de enfocar el problema de la salud de otra manera más integradora, sin dejar a nadie fuera.
Acá va una entrevista a Stuckler que le hicieron en "Carne Cruda", muy interesante.
Pero ojo, no nos confundamos, que el título del libro y el momento en el que aparece nos puede llevar a engaño: la austeridad no es la que mata, sino la pobreza y la falta de control sobre la propia vida, como ya hemos comentado más veces por acá. La austeridad lo que hace es reforzar las dinámicas de empobrecimiento y las barreras que quienes sufren la pobreza encuentran. Así que sería mejor decir "la austeridad mata más todavía". Porque no se trata de volver a un paraíso perdido que nunca existió, sino en buscar maneras de enfocar el problema de la salud de otra manera más integradora, sin dejar a nadie fuera.
Acá va una entrevista a Stuckler que le hicieron en "Carne Cruda", muy interesante.
26 jun 2013
Necesario
Sí. Se trata de un blog necesario, que todo profesional sanitario debería descubrir y leer una y varias veces, ya que nos enfrenta al reto de cómo construir junt@s dinámicas de verdad saludables (en el sentido más profundo del termino). Es la voz, la experiencia y el saber de Juan Irigoyen. Un maestro. Para muestra, este botón:
En el largo proceso de tratamiento de Carmen, tras transitar por
territorios médicos múltiples, algunas veces experimentando terrores
intensos, llegamos a las tierras oncológicas. Desde que fue
diagnosticada de la Granulomatosis de Wegener, estuvo tratada por un
médico internista de competencia acreditada. La relación entre ambos se
encontraba inscrita en unas coordenadas, que ni siquiera pueden imaginar
quienes están convirtiendo la asistencia médica en una industria. Fue
una relación médico-enfermo que parecía salida de uno de los hermosos
textos de Laín Entralgo. Una anemia persistente, terminó en una
colonoscopia que dio resultado positivo. Fue intervenida
quirúrgicamente. Tras la operación, el informe de Anatomía Patológica la
convirtió en una paciente oncológica.
Desde que llegamos a Oncología, advertimos las diferencias. El rango de la enfermedad, con una alta posibilidad de metástasis, requirió tratamiento de quimioterapia. Pero, en una situación tan amenazadora, cada vez aparecía un médico diferente en la consulta. Nos hacíamos muchas preguntas acerca de la interacción entre el Wegener, el cáncer y la quimioterapia. Los distintos médicos que rotaban eran distantes, no respondian a las preguntas y nos transferían la información del cáncer, como si fuera un episodio aislado de su proceso general y del Wegener. Eran portavoces de la sesión clínica que había examinado el caso y tomado decisiones. Pronto aprendimos que no se podía conversar con una sesión clínica.
LAS GRANJAS ONCOLÓGICAS
Desde que llegamos a Oncología, advertimos las diferencias. El rango de la enfermedad, con una alta posibilidad de metástasis, requirió tratamiento de quimioterapia. Pero, en una situación tan amenazadora, cada vez aparecía un médico diferente en la consulta. Nos hacíamos muchas preguntas acerca de la interacción entre el Wegener, el cáncer y la quimioterapia. Los distintos médicos que rotaban eran distantes, no respondian a las preguntas y nos transferían la información del cáncer, como si fuera un episodio aislado de su proceso general y del Wegener. Eran portavoces de la sesión clínica que había examinado el caso y tomado decisiones. Pronto aprendimos que no se podía conversar con una sesión clínica.
Suscribirse a:
Entradas (Atom)



